Nódulo tiroideo
Alejandra Gallego Cifuentes
Cirugía Cabeza, Cuello y Plástica Maxilo Facial
Universidad de Chile
Equipo Cirugía Cabeza y Cuello
Estudios epidemiológicos muestran la prevalencia de nódulos tiroideos palpables en aproximadamente 5% en mujeres y 1% en hombres que habitan en áreas con suficiente yodo. En contraste, el ultrasonido de alta resolución puede detectar nódulos tiroideos en 19-67% de individuos elegidos al azar con elevada frecuencia en mujeres y gente de edad. Según su comportamiento fisiológico pueden ser funcionantes o no.
Epidemiología
El cáncer diferenciado de Tiroides (CTD) que incluye cáncer papilar, folicular y células Hürthle representa mayoría de los cánceres de tiroides (80%).
La incidencia de estos canceres ha aumentado casi 3 veces en 15 años, más aún el 49% de la incidencia ascendente consistió en cánceres menores de 1 cm y 87% menores de 2 cm , que se deben a la mejoría de los métodos de imágenes, principalmente de la Ecografía de alta resolución .
Causas Comunes de Nódulos Tiroideos:
Estas pueden ser Benignas o Malignas:
1.Benignas:
-Nódulos Coloideos
-Tiroidtis de Hashimoto
-Quistes Simples o Hemorrágicos
-Adenoma Folicular
-Tiroiditis Subaguda
2.Malignas:
-Primarias:
-Carcinoma derivado de células foliculares: Carcinoma papilar , carcinoma folicular, carcinoma anaplásico.
-Carcinoma derivado de células C: Carcinoma medular
-Linfoma Tiroideo
-Secundarias:
-Carcinomas metastásicos
Evaluación Clínica, Laboratorio e Imágenes:
• Los nódulos no palpables detectados a ECO u otro estudio de imágenes se denominan nódulos incidentales o incidentalomas.
• Nódulos no palpables tienen el mismo riesgo de malignidad que los palpables al mismo tamaño.
• Generalmente, sólo nódulos > 1 cm deberían ser evaluados, ya que tienen mayor potencial a ser cáncer clínicamente significativos.
• Hay nódulos < 1 cm que requieren evaluación por resultados ecográficos sospechosos, asociación a linfoadenopatías, una historia de irradiación de la cabeza y cuello, o historia de cáncer de tiroides en parientes de primer grado.
• Con el descubrimiento de un nódulo tiroideo, una historia completa y examen físico con enfoque en la glándula tiroides y linfonodos cervicales adyacentes debe ser realizado.
• Factores históricos importantes que predicen malignidad incluyen:
-Historia de irradiación de cabeza y cuello,
-Irradiación para trasplante de médula ósea,
-Historia de carcinoma de tiroides familiar o síndrome asociado a cáncer tiroideo (NEM).
• Hallazgos importantes al examen físico incluyen:
-Parálisis de cuerdas vocales: Disfonía o hallazgo en NFC
- Linfoadenopaías cervicales
-Fijación del nódulo a tejidos circundantes.
Resumen de Factores para sospechar malignidad de Nódulo Tiroideo:
Alta sospecha:
- Historia Familiar de Carcinoma Medular de Tiroides o NEM (Neoplasia Endocrina Múltiple)
- Crecimiento rápido del Nódulo (con o sin terapia Levotiroxina)
- Nódulo firme o duro a la palpación
- Fijación del nódulo a estructuras adyacentes
- Parálisis de cuerdas vocales
- Linfoadenopatías regionales
- Metástasis a distancia
Sospecha Moderada:
- Edades extremas <20 o > 65 años
- Sexo masculino
- Historia de radiación de Cabeza y Cuello
- Nódulo >de 4 cm diámetro o parcialmente quístico
- Síntomas de compresión: Disfagia, disfonía, disnea, tos.
Laboratorio (Tips)
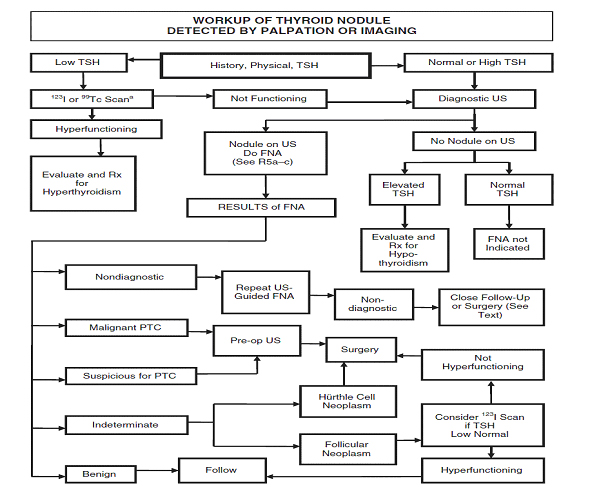
•Se recomienda la medición serológica de TSH en la evaluación inicial del paciente con un nódulo tiroideo.
•La medición de TSH sérica es la prueba más útil en la evaluación inicial
de los nódulos tiroideos debido a la alta sensibilidad de la prueba de TSH en
la detección precoz o la disfunción tiroidea sutil.
•Si el nivel de TSH es subnormal debería realizarse un cintigrama de tiroides (99mTc or 123I).
•TSH normal -> no más test.
•TSH elevada -> T4L y AcTPO para evaluar hipotiroidismo.
•TSH baja -> T4L y T3L para evaluar hipertiroidismo.
Imágenes
La ecografía es el gold estándar para evaluar nódulos tiroideos, tiene el problema de que depende del operador, de la resolución y del transductor utilizado. En manos expertas y con un buen equipo tiene una buena sensibilidad y especificidad e incluso puede diferenciar entre un nódulo benigno y maligno con adecuada precisión.
En relación al TAC cervical con contraste yodado endovenoso debe evitarse su uso ya que de tratarse de un cáncer diferenciado de tiroides retrasa el tratamiento con Radioyodo hasta obtener una yoduria baja.
En relación a las características del nódulo a la ecografía un nódulo quístico sólo (<2%de todos los nódulos) es muy raro que sea maligno. Adicionalmente, una apariencia espongiforme ( definida como una agregación de múltiples microquistes en más del 50% del volumen del nódulo ) en 99.7% especifico para determinación nódulo benigno.
En cuanto a signos de malignidad un carcinoma papilar tiroideo es generalmente sólido o predominantemente sólido e hipoecogénico, frecuentemente con márgenes infiltrativos irregulares e incremento de la irrigación del nódulo. Las microcalcificaciones, si están presentes, son altamente específicas para CPT, pero son difíciles de distinguir del coloide. Por el contrario, el carcinoma folicular es más frecuente iso a hiperecogénico y tiene un halo grueso e irregular, pero no presenta microcalcificaciones.
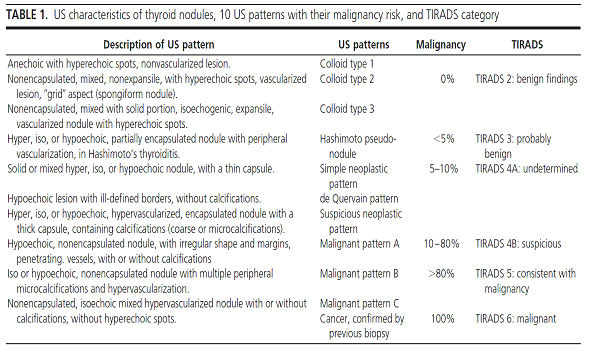
A continuación se presenta una clasificación desarrollada por la Dra. Eleanora Horvath (Radióloga) en relación a los hallazgos ecográficos en nódulos tiroideos :
Evaluación ecográfica
• TIRADS 1: Glándula tiroides normal.
• TIRADS 2: Condición benigna (0% malignidad).
• TIRADS 3: Nódulo probablemente benigno (5% malignidad).
• TIRADS 4: Nódulos sospechosos (5–80% malignidad). Se subdivide en 4a (malignidad entre 5 y 10%) y 4b (malignidad entre 10 y 80%)
• TIRADS 5: Probablemente maligno (malignidad 80%).
• TIRADS 6: Categoría incluye biopsia demostrando malignidad.
Cintigrama:
• Más frecuente en Europa que en Estados Unidos, se puede utilizar para determinar si un nódulo es funcionante.
• Un nódulo que es funcionante, es casi siempre benigno, mientras que un nódulo no funcionante, que constituyen aproximadamente el 90% de los nódulos, tiene un riesgo del 5% de ser malignos.
• Así, en el paciente con un nivel de supresión de la TSH, la confirmación de un nódulo funcionante puede obviar la necesidad de una biopsia.
• También puede indicar si un nódulo solitario clínicamente es un nódulo dominante en una glándula multinodular o lo contrario, y puede revelar la extensión subesternal de la tiroides.
En resumen, las principales indicaciones de la cintigrafía tiroidea son:
• Determinar el estado funcional de la glándula
• Diferenciar entre enfermedad difusa o nodular
• Localización de nódulos tiroideos
• Determinar el grado funcional de los nódulos
• Definir autonomía de los nódulos funcionantes.
• Detección de tejido tiroideo ectópico o remanente.
Punción con aguja fina (PAF):
La punción con aguja fina es el test más acucioso y costo efectivo para evaluar nódulos tiroideos, recomendándose realizarla con ecografía principalmente cuando son nódulos quísticos en más del 25-50% o si es de difícil palpación.
Informe de citología:
1. No diagnóstica
2. Maligna
3. Indeterminada o neoplasia folicular o células de Hürthle (15-25% malignidad)
4. Benigna
5. Sospechosa de malignidad (riesgo de malignidad 50-75%)
6. Lesión folicular (riesgo de malignidad 5-10%)
• Características como sexo masculino, nódulo > 4cm, pacientes de edad, presencia de atípia, aumentan la precisión de malignidad en estos pacientes.
• El uso de marcadores podría ayudar en pacientes con citología indeterminada (BRAF, RAS, RET=PTC, Pax8-PPARg, o galectin-3)
• Si la citología reporta una neoplasia folicular o lesión folicular debería ir a cirugía para una biopsia del nódulo completo ya que la diferenciación es por invasión de la cápsula que no se puede determinar en PAF.
• Si el nódulo resultó ser benigno, no hay necesidad de mayor estudio o tratamiento.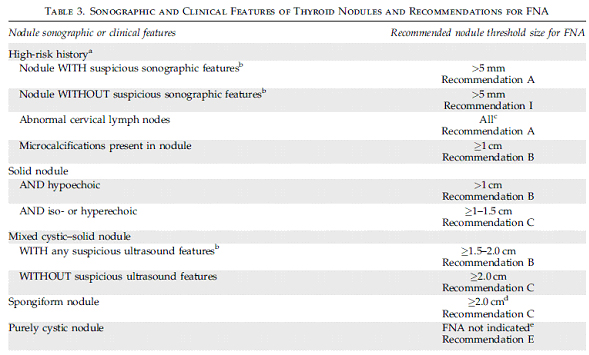
Control nódulos benignos
• Se recomienda que todos los nódulos tiroideos benignos deben ser seguidos con ECO seriada 6-18 meses después de la PAF inicial.
• Si el tamaño de los nódulos es estable (no hay más que un cambio del 50% en volumen o <20% en al menos dos dimensiones de nódulos en nódulos sólidos o en la parte sólida de la mezcla de nódulos quísticos-sólido), el intervalo para el siguiente control puede ser más largo, por ejemplo, cada 3-5 años.
• Si hay pruebas para el crecimiento de nódulos, ya sea por palpación o ecografía (más que un cambio del 50% en volumen o un aumento del 20% en al menos dos dimensiones nódulo con un incremento mínimo de 2 mm en los nódulos sólidos o en la parte sólida de mixtos nódulos quísticos-sólido), la PAF se debe repetir de preferencia bajo ECO.
Terapia de supresión
• La evidencia de múltiples ensayos controlados aleatorios y tres meta-análisis sugieren que la hormona tiroidea, en dosis que inhiben la TSH a niveles subnormales puede resultar en una disminución de tamaño del nódulo y puede prevenir la aparición de nuevos nódulos en las regiones con ingesta disminuida de yodo.
• Los datos de población con suficiente yodo son menos convincentes.
• El tratamiento rutinario de supresión de los nódulos tiroideos benignos en poblaciones con yodo suficiente no es recomendable.
Tratamiento quirúrgico:
- Hay que evaluar cada paciente según hallazgos clínicos y de imágenes, presentados en un comité.
- Si existen antecedentes de cáncer medular de tiroides en la familia estos deben ser estudiados de aparecer nódulos tiroideos realizándose PAF y determinar cirugía.
- Hallazgos citológicos : malignidad indican cirugía Tiroidectomía Total; sospechosas de malignidad cirugía y biopsia rápida intraoperatoria, de confirmarse malignidad se completa tiroidectomía.
- Hallazgos ecográficos asociados a PAF, clasificación de TIRADS.
- Nódulos > de 4 cm, síntomas asociados a nódulos tiroideos, cirugía y biopsia intraoperatoria.
- La cirugía Tiroidectomía Total puede presentar complicaciones : Lesión total (1%) o transitoria de Nervio Laríngeo Recurrente, Hipoparatiroidismo permanente (2-3%) o transitorio (25-30%), Hematoma cervical e Infecciones y seromas de herida operatoria.