Alternativas quirúrgicas en el Tratamiento de la Insuficiencia Cardiaca Terminal
Autor: Dr. Christian Espinoza.
Introducción
La IC es un síndrome que traduce la ineficacia de la bomba cardíaca como situación extrema de diversas enfermedades que pueden afectar a las coronarias, las válvulas, los miocitos, etc.
Sea cual sea la etiología, el pronóstico de la IC es invariablemente malo si no se corrige el problema de base. La mitad de los pacientes con diagnóstico de IC fallece en un plazo de 4 años y más del 50% de los pacientes con IC severa lo hace en el plazo de 1 año. En EE.UU. afecta al 1-2% de la población, con una incidencia de 400.000 pacientes/año, 900.000 hospitalizaciones anuales(1)
Hasta el momento, el tratamiento quirúrgico de elección para el paciente con insuficiencia cardiaca avanzada, es el trasplante cardiaco ortotópico (TCO). Sin embargo, el limitado número de donantes, la presencia de comorbilidades o la edad avanzada hacen que tan sólo un mínimo número de pacientes se beneficie de esta terapia(2)
La elección depende del:
Estado de avance de la enfermedad, de las opciones disponibles en el centro hospitalario y los costos del tratamiento.

Trasplante Cardiaco:
El Trasplante Cardiaco Ortotópico (TCO), es la unica terapéutica capaz de cambiar de FORMA SUSTANCIAL, la evolución natural de los pacientes con ICC Terminal, en cifras de SUPERVIVENCIA y de CALIDAD de vida.
Si bien el TCO presenta situaciones problemáticas o limitaciones, como son el aumento en el número de candidatos a trasplantes, la disminución proporcional del número de donantes y el incremento de las listas de espera (que tienen hasta un 30 % de mortalidad) sumado al hecho de que ofrece una morbi-mortalidad no despreciable, debida principalmente a infección, rechazo, enfermedad Coronaria del Injerto y enfermedades linfoproliferativas, los resultados finales son alentadores.
De esta forma, cuando analizamos los resultados internacionales de la supervivencia en el TCO, con más de 80.000 trasplantes, podemos ver resultados realmente buenos, con cifras de supervivencia de 80 a 85 % a 1 año, 65 a 75 % a 5 años, 45 a 55 % a 10 años y 35 % a 15 años. Resultados que van mejorando en los últimos años(3)
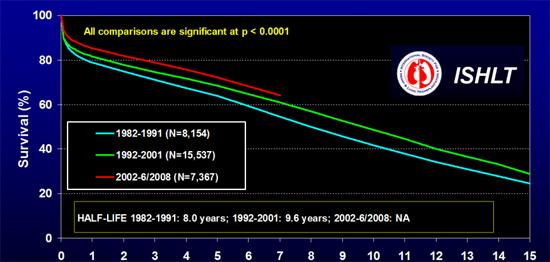
La carestía de donantes, ha hecho replantear diferentes alternativas, que pretenden en cierta forma paliar, aunque sea en parte esta dramática situación. Alternativas Quirúrgicas diferentes al Trasplante Cardiaco
Las alternativas quirúrgicas diferentes al Trasplante Cardiaco, se pueden clasificar a grandes rasgos en alternativas “Convencionales”, que son las alternativas que comúnmente se utilizan para afrontar las patologías cardiovasculares, pero en el contexto de un paciente severamente comprometido por la insuficiencia cardiaca, pretendiendo hacer una tratamiento etiológico de la patología para recuperar la función ventricular
Por otra parte están las alternativas “No Convencionales”, que agrupa a una serie de terapéuticas quirúrgicas de diferente origen que pretenden recuperar auque sea parcialmente la función ventricular
Alternativas Convencionales
Existen numerosas alternativas quirúrgicas para el tratamiento de la IC congestiva, que van desde la cirugía coronaria tradicional hasta la asistencia circulatoria total. La indicación para cada procedimiento depende de la severidad de la enfermedad y de las posibilidades individuales que presente el paciente(4)
Algunas opciones quirúrgicas son indicadas en pacientes con afectación moderada, para prevenir el desarrollo de la enfermedad, otras son indicadas en pacientes que solo podrían sobrevivir sometiéndose a cirugías de alto riesgo quirúrgico
El tratamiento de elección es el tratamiento etiológico, así en los pacientes con enfermedad coronaria o valvular, la corrección quirúrgica de la causa es la mejor forma de mejorar la funcionalidad del corazón o, al menos, evitar la progresión del deterioro.
Cirugía Coronaria
La patología Coronaria es la más común causa de IC (aproximadamente un 60% de los casos) (5) y también la causa más común de indicación de trasplante cardíaco.
Desde hace mucho tiempo se ha tratado de definir cual es el rol de la cirugía coronaria en pacientes con IC y muy baja fracción de eyección, ya que la terapia médica solo se limita a controlar los síntomas, asociándose con una pobre supervivencia. Quizás el rol donde este tipo de cirugía juega un papel importante sea en los pacientes con buenos lechos distales y con viabilidad miocárdica comprobada(6), ya que el miocardio aturdido o hibernado puede recuperarse(7). Si bien estos pacientes tienen una enfermedad más avanzada y un riesgo quirúrgico elevado, con mortalidades hospitalarias que pueden oscilar cercano al 10%, tienen 70% de supervivencia al año(8)
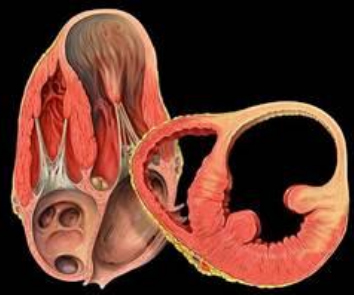
Corrección de la Insuficiencia Mitral
La Insuficiencia Mitral, es una situación extremadamente complicada en las etapas finales de la IC, ya que implica que parte del deteriorado volumen expulsivo del ventrículo, se devuelve a la aurícula, generando una disminución aun mayor del gasto cardiaco. Más aún, produce una sobrecarga de volumen que tiende a dilatar más el ventrículo, alterando más su geometría y complicando más la situación contráctil(9-11)
Los pacientes con miocardiopatía dilatada sintomáticos, con capacidad funcional de la New York Heart Association (NYHA) clase III/IV, regurgitación mitral mayor a 2+, deben ser considerados candidatos potenciales a la reparación de la válvula mitral, mediante anuloplastía reductora, esto quiere con el implante de un anillo protésico mitral de un número menor al que le corresponde según la superficie corporal(12)
La reparación mitral se asocia con una mortalidad operatoria aceptable, en esta cohorte de pacientes que tiene una mortalidad significativa preexistente. Chen et al(13) muestran mortalidad operatoria de 11% con una tasa de supervivencia de 73% y 68% a 1 y 2 años respectivamente. Si la reparación mitral no es posible, se aconseja el recambio valvular mitral manteniendo el aparato subvalvular de ambos velos para mantener la geometría ventricular (14)
Alternativas No Convencionales
Diferentes alternativas quirúrgicas se han planteado para el tratamiento de la IC congestiva avanzada, con la idea de recuperar la geometría y la capacidad contráctil del corazón o de evitar un mayor avance de la enfermedad.
Restauración de la Geometría Ventricular
Ventriculectomía Parcial izquierda (Procedimiento de Batista)
El concepto de restaurar la geometría del VI se introdujo por primera vez por Batista et al. en 1996 para tratar pacientes en la fase final de la insuficiencia cardiaca con síntomas de clase funcional IV y que no podían ser trasplantados.
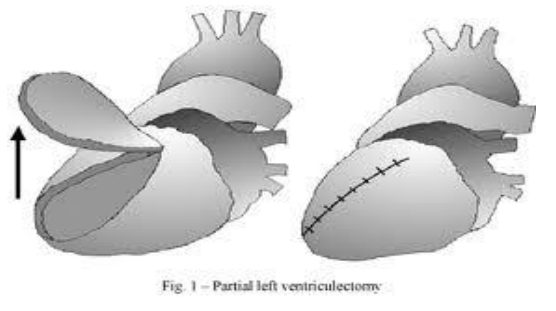

Si bien esta técnica quirúrgica no es muy popular en la actualidad, este procedimiento generó un enorme interés en el campo de la remodelación ventricular.
El procedimiento de Batista, fue diseñado para reducir el diámetro del VI, mediante la resección de porciones, infartadas o no viables, de la pared libre del VI. El mecanismo de la mejora funcional del VI se explica por la ley de Laplace, ya que al disminuir el diámetro del VI, disminuye la tensión de la pared(15)
Sin embargo, los resultados de esta técnica han sido controversiales y algunos grupos plantean que si bien tienen una mortalidad perioperatoria baja, el 16% de los pacientes requiere un dispositivo de asistencia del VI (LVAD) y en 1 y 2 años después de la operación, el 50% y 63% de los pacientes, respectivamente, tuvieron un resultado desfavorable, definido como la muerte, la necesidad de una asistencia ventricular o trasplante(16)
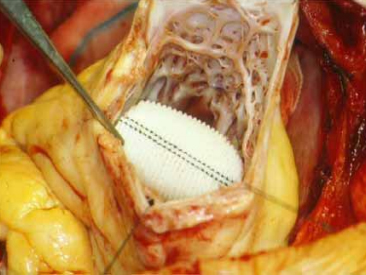
Plastia Endoventricular con Parche (Procedimiento de Dor)
Ha sido bien documentado por diversos estudios, que el tratamiento de los aneurismas ventriculares y del miocardio disquinético produce una mejoría de los síntomas y de la capacidad contráctil del ventrículo. El procedimiento de Dor, extirpa el miocardio aquinético o disquinético, implantando un parche circular, disminuyendo la cavidad ventricular(17,18) y por lo tanto mejorando la capacidad contráctil(19)
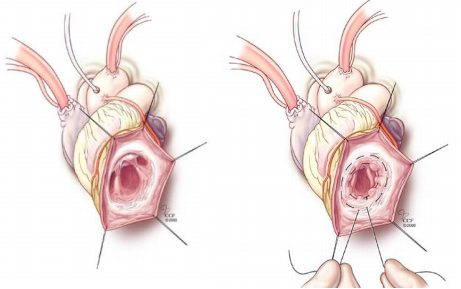
.jpg)
Asistencia Circulatoria Mecánica (ACM):
Hasta hace poco tiempo atrás, la ACM se usaba principalmente como un puente al trasplante, en los pacientes con ICC descompensada, que requerían apoyo de drogas vasoactivas en dosis máximas y que estaban en situación de compromiso multiorgánico.
En los últimos años hemos visto el surgimiento de la idea de que la ACM puede llegara a ser una posible opción terapéutica para pacientes que no son candidatos a trasplante(20), demostrándose en algunos estudios supervivencias aceptables a 1 y 2 años(21)
Los aparatos de asistencia circulatoria se puede clasificar a grandes rasgos en Intra o Extra corpóreos, dependiendo de si están completamente dentro de la cavidad torácica y/o abdominal. Se pueden clasificar además dependiendo del tipo de flujo que producen en continuos (centrífugas) o pulsátiles, bombas intra o extra corpóreas, también se toma en cuanta si asisten a un ventrículo (univentriculares) o si apoyan a los dos (biventriculares) y finalmente dependiendo de estas características principalmente, se les puede clasificar según el tiempo para la cual fueron diseñados, en asistencias de corta o de larga duración.

Extra-corpóreos
Abiomed 5000 (Flujo pulsátil)
Levitronics (Flujo continuo)
En general los aparatos extracorpóreos, son para asistencias de corta duración y normalmente como puente al trasplante, aunque existe un reducido número de pacientes que logra recuperar la función ventricular y el aparato se puede retirar sin la necesidad de un trasplante cardiaco.

Intra-corpóreos
Novacor (Asistencia ventricular izquierda Flujo pulsátil)
HeartMate II (Asistencia ventricular izquierda Flujo axial continuo)
Jarvik 2000 (Asistencia ventricular izquierda Flujo axial continuo)
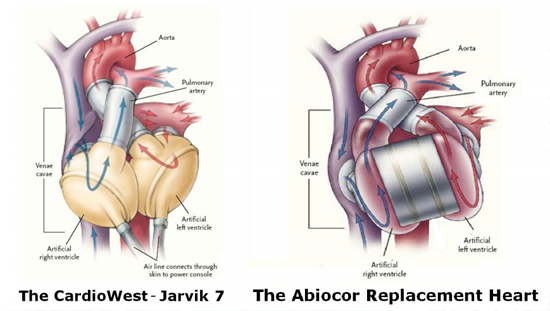
The Jarvik 7 (Corazón total Flujo pulsátil)
Abiocor (Corazón total Flujo pulsátil)
Por otro lado, los aparatos intra-corpóreos, ya sean de flujo pulsátil o continuo, has sido diseñados para ser de larga duración. En general, su funcionamiento es de tipo univentricular, aunque hay modelos para asistencia biventricular. Las conexiones generalmente van del ápex del ventrículo izquierdo a la arteria aorta ascendente o descendente. Normalmente son de funcionamiento eléctrico alimentados por una conexión a un cinturón con baterías recargables de larga duración.

.jpg)
En este momento existen dos modelos que reemplazan totalmente al corazón: El aparato se acopla a los remanentes de ambas aurículas y después a los grandes vasos (Aorta y Pulmonar). No existen estudios poblacionales amplios para estimar los resultados de estos aparatos, aunque el futuro es promisorio.
La asistencia circulatoria a largo plazo está indicado en pacientes cuya mortalidad a seis meses supera el 30%(22) y puede beneficiar a diferentes poblaciones de pacientes.
El primer grupo lo constituyen los pacientes con insuficiencia cardíaca grave que desarrollan inestabilidad hemodinámica en espera de un trasplante. En este caso, la asistencia circulatoria puede minimizar la disfunción de órganos y prevenir la muerte. El segundo grupo, son los pacientes que no son candidatos para el trasplante. La evidencia sugiere que la asistencia circulatoria puede mejorar la función del miocardio, logrando una recuperación de la funcionalidad debido a la "remodelación inversa", que podría explicarse por una normalización de la relación presión-volumen diastólico, una disminución de la masa del ventricular izquierda y la regresión de la hipertrofia(23-25)
BIBLIOGRAFIA
1. Ho KKL et al: The epidemiology of heart failure: the Framingham study. J Am Coll Cardiol 1993;22 (Supl A):6A-13A.
2. The European Society of Cardiology: Guías de Práctica Clínica sobre el diagnóstico y tratamiento de la insuficiencia cardíaca crónica. Rev Esp Cardiol. 2005;58(9):1062-92
3. Hertz Marshall et al: Scientific Registry of the International Society for Heart and Lung Transplantation: Introduction to the 2010 annual reports. J Heart Lung Transplant. 2010 Oct; 29 (10): 1083-1141
4. Griffith B: Surgical Treatment of Congestive Heart Failure: Evolving Options. Ann Thorac Surg 2003;76:S2254–9
5. Teerlink J et al: An overview of contemporary etiologies of congestive heart failure. Am Heart J. 1991;121:1852-1853.
6. Pagano D et al: Coronary artery bypass grafting for ischemic heart failure. The predictive value of quantitative PET for symptomatic and functional outcome. J Thorac Cardiovasc Surg. 1998;115:791-799.
7. Pagano D et al: Myocardial revascularization for the treatment of post-ischemic heart
failure. Curr Opin Cardiol 1999;14:506-509.
8. David Zeltsman et al: Surgical management of heart failure: an overview. Annu Rev
Med. 2002;53:383-391.
9. Chen FY et al: Mitral valve repair in cardiomyopathy. Circulation. 1998;98:II124-II127.
10. Boltwood CM et al: Quantitative echocardiography of the mitral complex in dilated cardiomyopathy: the mechanism of functional MR. Circulation. 1993;68(3):498-508.
11. Kono T et al: LV shape is the primary determinant of functional MR in heart failure. J Am Coll Cardiol. 1992;20(7):1594-1598.
12. Gelsomino S et al: Five-year echocardiographic results of combined undersized mitral ring annuloplasty and coronary artery bypass grafting for chronic ischaemic mitral regurgitation. European Heart Journal (2008) 29, 231–240
13. Chen FY et al: Mitral valve repair in cardiomyopathy. Circulation. 1998;98:II124-II127.
14. Natsuaki M et al: Importance of preserving the mitral subvalvular apparatus in mitral valve replacement. Ann Thorac Surg. 1996;61(2):585-950.
15. Batista RJ et al: Partial left ventriculectomy to treat end-stage heart disease. Ann Thorac Surg. 1997;64(3):634-638.
16. Starling RC et al: Partial left ventriculectomy: sunrise or sunset? Eur J Heart Fail.
1999;1(4):313-317.
17. Dor V et al: Left ventricular aneurysm: a new surgical approach. Thorac Cardiovasc
Surg. 1989;37(1):11-19.
18. Dor V et al: Endoventricular patch plasties with septal exclusion for repair of ischemic left ventricle: technique, results, and indications from a series of 781 cases. J Thorac Cardiovasc Surg. 1998;46(5):389-398.
19. Di Donato M et al: Effects of the Dor procedure on left ventricular dimension and shape and geometric correlates of mitral regurgitation one year after surgery. J Thorac Cardiovasc Surg. 2001;121(1):91-96.
20. Gronda E et al: Determination of candidacy for mechanical circulaTory support:
importance of clinical indices. J Heart Lung Transplant. 2000;19(8 suppl):S83-S88.
21. Rose EA et al for the: Randomized Evaluation of Mechanical Assistance for the Treatment Congestive Heart Failure (REMATCH) Study Group. Long-term mechanical left ventricular assistance for end-stage heart failure. N Engl J Med. 2001;345(20):1435-1443.
22. Costanzo MR et al: Selection and treatment of candidate for heart transplantation. A statement of health professionals from the Committee on Heart Failure and Cardiac
Transplantation of the Council on Clinical Cardiology, American Heart Association. Circulation. 1995;92:3593-3612.
23. Burkhoff D et al: Left ventricular assist device-induced reverse ventricular remodeling. Prog Cardiovasc Dis. 2000;43:19-26.
24. Levin HR et al: Reversal of chronic ventricular dilation in patients with end-stage
cardiomyopathy by prolonged mechanical unloading. Circulation. 1995;91:2717-2720.
25. Jaski BE et al: Left ventricular assist device as a bridge to patient and myocardial recovery. Prog Cardiovasc Dis. 2000;43:5-18.